L’angina pectoris rappresenta una condizione clinica che non deve essere sottovalutata. Se stai leggendo queste righe, probabilmente desideri approfondire la conoscenza dei sintomi che si manifestano quando questa patologia si presenta. Premesso che, per ogni dubbio o preoccupazione, è fondamentale consultare il proprio medico di fiducia, ti invitiamo a proseguire nella lettura di questa guida per acquisire informazioni utili e aggiornate sull’argomento.
Cause dell’angina pectoris
L’angina pectoris, più che una malattia, è un sintomo che segnala un problema sottostante. Si tratta di un dolore toracico che indica una riduzione dell’apporto di sangue e ossigeno al muscolo cardiaco. Alla base di questa condizione vi è spesso il restringimento di una o più arterie coronarie, ovvero i vasi sanguigni deputati a fornire sangue al cuore.
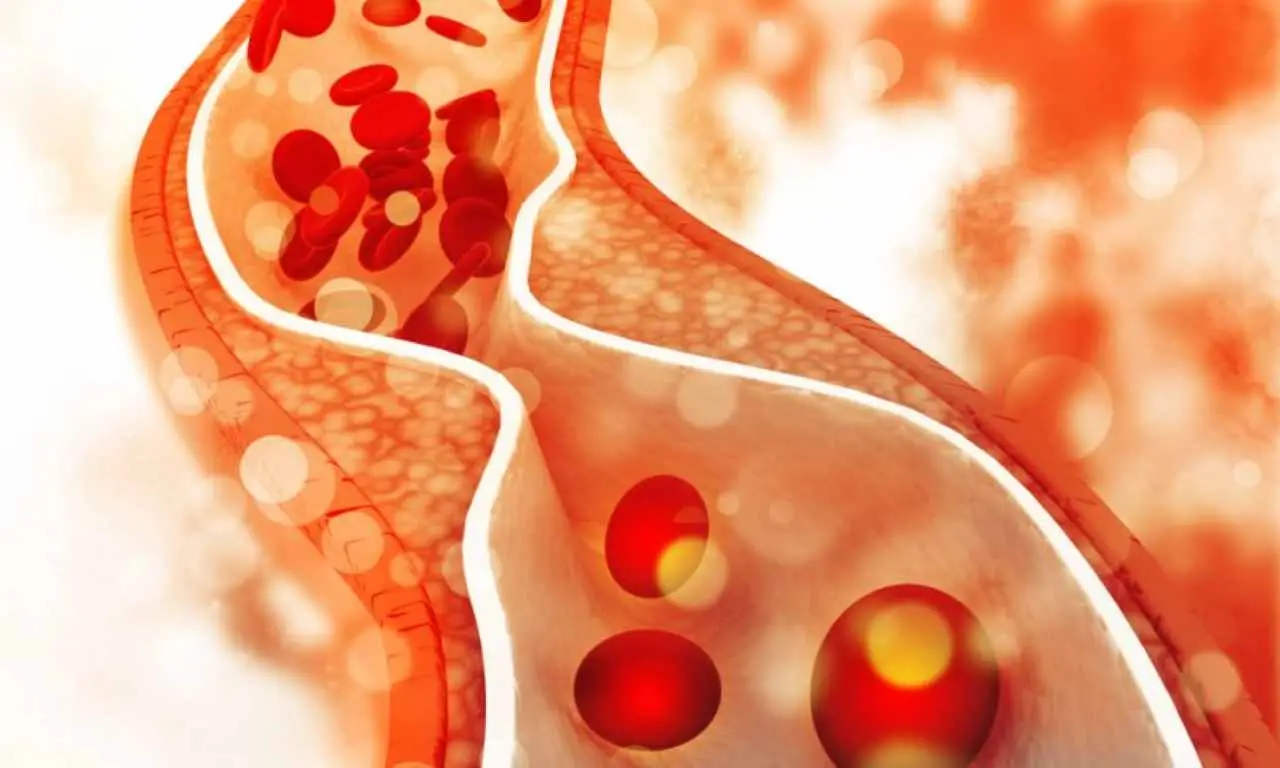
Quando questi restringimenti, tecnicamente definiti stenosi, coinvolgono oltre il 70% del diametro del vaso sanguigno, si parla di una patologia chiamata aterosclerosi. Questa condizione si caratterizza per l’accumulo di depositi lipidici (placche di grasso) sulle pareti interne delle arterie coronarie, ostacolando il normale flusso sanguigno.
Dopo aver chiarito le principali cause che portano allo sviluppo dell’angina pectoris, approfondiamo ora le diverse tipologie di questa condizione. Esistono infatti due forme principali, che possono manifestarsi in momenti e modalità differenti. Continua a leggere per scoprire dettagli importanti per la tua salute e quella delle persone a te care.
Le tipologie di angina pectoris e quando è il caso di preoccuparsi
Come accennato, l’angina pectoris si distingue in angina stabile e angina instabile. L’angina stabile si verifica tipicamente in soggetti che presentano già una stenosi significativa delle arterie coronarie. Il dolore toracico si manifesta solitamente durante uno sforzo fisico, come una corsa o una camminata veloce, quando il cuore necessita di una maggiore quantità di ossigeno.
Nell’angina stabile, il dolore compare proprio quando aumenta la richiesta di ossigeno da parte del cuore. Diversamente, in caso di angina instabile, il dolore toracico può insorgere anche a riposo o dopo sforzi minimi, senza una causa apparente.
Questa seconda forma è considerata più pericolosa, poiché può rappresentare il preludio a un infarto. In generale, l’angina pectoris non va mai sottovalutata, poiché può essere il primo segnale di un rischio cardiaco imminente. Gli uomini di mezza età, soprattutto se presentano fattori di rischio come ipertensione, ipercolesterolemia o diabete, sono particolarmente esposti al rischio di evoluzione verso l’infarto.
Come comportarsi in caso di infarto
Se si è consapevoli di avere uno o più fattori di rischio per l’infarto – oltre a quelli già citati, ricordiamo anche il sovrappeso, il fumo di sigaretta e la familiarità per patologie cardiovascolari – è fondamentale recarsi immediatamente al pronto soccorso o chiamare il 118 in presenza di un dolore toracico oppressivo, spesso accompagnato da sudorazione intensa e altri sintomi come nausea o difficoltà respiratorie.
In queste situazioni, il personale sanitario effettua una valutazione clinica immediata, seguita da un elettrocardiogramma per identificare eventuali segni di infarto. Se necessario, si procede rapidamente con l’angioplastica primaria, un intervento salvavita che consente di rivascolarizzare la zona colpita e ripristinare la normale funzione cardiaca.
Chi ha già sperimentato episodi di dolore toracico dovrebbe informare tempestivamente il proprio medico, che potrà prescrivere una serie di accertamenti diagnostici come l’elettrocardiogramma a riposo, l’ecocardiogramma e il test da sforzo. Questi esami sono fondamentali per individuare eventuali segni di ischemia cardiaca, rilevabili attraverso specifiche alterazioni dell’ECG.
Esistono delle cure?
Quando viene diagnosticata una condizione di insufficienza cardiaca o di rischio ischemico, è possibile ricorrere a terapie farmacologiche mirate. Tra i farmaci più utilizzati troviamo antiaggreganti piastrinici, statine e ACE-inibitori, che contribuiscono a ridurre il rischio di eventi cardiovascolari e a migliorare la funzionalità cardiaca. Nei casi più gravi, può essere necessario ricorrere a un intervento chirurgico.

In base alle indicazioni del cardiologo, può essere prescritta una coronarografia, un esame minimamente invasivo che prevede l’introduzione di un sottile catetere attraverso l’arteria femorale o radiale, con l’iniezione di un mezzo di contrasto per visualizzare eventuali restringimenti delle arterie coronarie.
Se vengono individuate delle stenosi significative, si interviene con l’angioplastica, che consiste nell’inserimento di uno stent – una piccola rete metallica – all’interno del vaso sanguigno interessato. Questo dispositivo mantiene aperta l’arteria, favorendo il normale flusso sanguigno e riducendo il rischio di ulteriori eventi ischemici.









